Содержание:
➦ Гипомеланоз (пятна от пребывания на солнце)
Существует множество состояний, вызывающих белые пятна на коже у детей и взрослых. Очень часто симптоматика отсутствует и данные образования не несут никакой угрозы, но выделяют ряд серьезных заболеваний, которые могут также проявляться белыми пятнышками. Что это за патологии? Как их лечить и в каком случае стоит обратиться ко врачу? Дочитайте статью до конца и вы узнаете об этом.

Витилиго
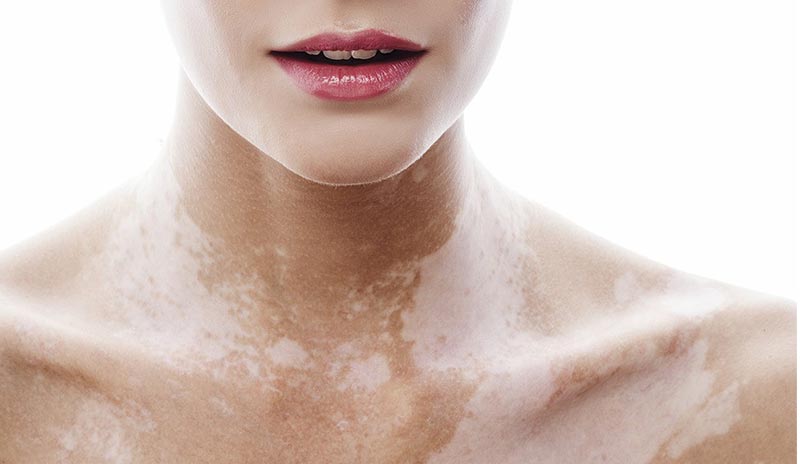
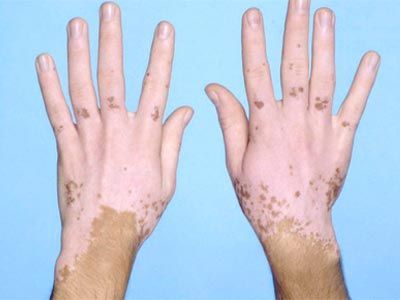
Витилиго — заболевание кожи с характерными четко ограниченными гладкими большими и маленькими белыми сухими пятнами разной формы, которые с течением времени могут увеличиваться в размерах. Среди населения встречаемость витилиго составляет 1%, возраст и пол не имеет значения, патология может выявиться у ребенка с рождения или быть приобретённой на протяжении жизни.
Известно ряд теорий возникновения пятен при витилиго, среди них выделяют следующие:
- Аутоиммунная. В результате аутоиммунных эффекторных механизмов происходит гибель меланоцитов. Широкой популярностью в лечении витилиго такого происхождения пользуются иммуносупрессанты.
- Нейрогенная. В этом случае гибель меланоцитов происходит из-за повышенной активности симпатической нервной системы. Данная теория подтверждается ухудшением течения витилиго при воздействии стрессовых ситуаций.
- Нарушение окислительно-восстановительных процессов. Здесь гибель меланоцитов связана с повышенной чувствительностью к оксидативному стрессу вследствие наличия патологических предшественников меланина.
- Снижение адгезии меланоцитов. Ингибирование меланоцитов возникает из-за процессов нарушения адгезии, что и приводит к их несостоятельности.
- Новая «комплексная» теория. В ее основе лежит меланоцитарное истощение, связанное с совокупностью всех вышеперечисленных вариантов. Согласно новой теории, дефект адгезии меланоцитов обусловлен генетически и проявляется под воздействием стрессовых факторов.
Варианты лечения белых пятен при витилиго
Для улучшения меланогенеза используют такие средства:
➦ препараты меди («Хелатная Медь Albion Bluebonnet Nutrition»);
➦ препараты железа («Легкоусвояемое железо Джентл Айрон»);
➦ Кальципотриол (мазь Daivonex) – синтетический аналог витамина D для локального применения. Способствует торможению пролиферации кератиноцитов и ускоряет их дозревание. Также в составе есть топический стероид, оказывающий местное противовоспалительное и иммуносупрессивное действия.
➦ Топические иммуномодуляторы - такролимус (мазь Protopic) и пимекролимус (крем Elidel) не только стимулируют Т-лимфоциты, но и снимают воспалительный процесс.
Важно! Терапия препаратами Protopic или Elidel должна быть только кратковременной. Их использование запрещено для детей в возрасте до 2‑х лет и при ослабленной иммунной системе.
➦ Препараты фермента каталазы для локального применения способствует нормализации функций меланоцитов.
➦ Фототерапия, механизм которой заключается в активации ультрафиолетовыми лучами реакции между кератиноцитами и молекулами фотосенсибилизирующих средств, что ингибирует пролиферативные механизмы в клетках базального слоя кожи.

Разноцветный лишай
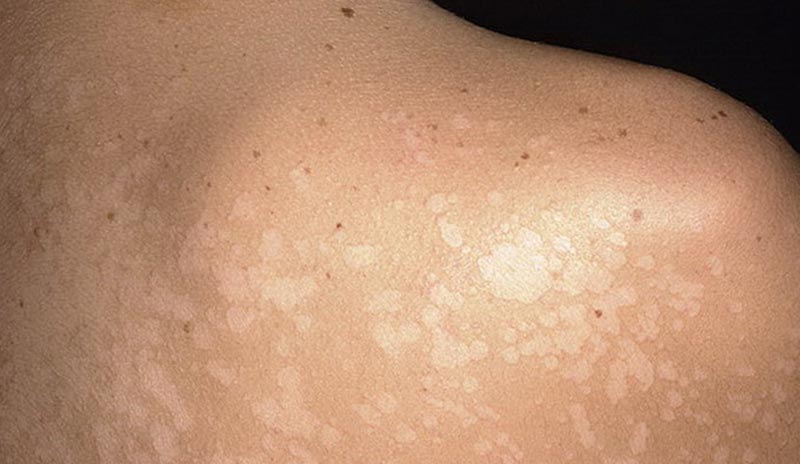
Манифестация разноцветного (отрубевидного) лишая начинается с образования вокруг волосяных фолликулов мелких желтовато - розовых с красной окантовкой пятен не воспалительного характера. Под воздействием ультрафиолетовых лучей, чешуйки отслаиваются, вследствие чего образуются участки депигментации. Пятна чешутся, образуют шероховатые шершавые чешуйки небольшого диаметра по форме напоминающие отруби, откуда и название «отрубевидный лишай». Из-за одновременного присутствия гипер- и гипопигментированных областей, болезнь называют «разноцветным лишаем».
Характерной локализацией белых пятен является грудь, ладони, предплечья, спина, плечи, живот, кожа рук и ног и даже подмышки. Инверсная форма способна поражать и складки тела.
Разноцветный лишай встречается у 10% населения мира, женщины болеют несколько чаще мужчин, также заболеванию подвергаются и груднички. Основными возбудителями являются дрожжеподобные грибки вида Pityrosporum orbiculare, M. globosa, M. sympodialis, M. Slooffiae.
Варианты лечения
Для лечения разноцветного лишая чаще всего используют:
✔ 2% крем или шампунь с содержанием противогрибкового компонента кетоконазола Микозорал;
✔ 2% крем Залаин
✔ 1% крем Экзодерил.
Крем наносят на пораженные участки 1–2 раза в день на протяжении 2–3 недель, шампунь для мытья волосистой части головы применяют 1 раз в течение 5 дней.
При осложненных хронических и рецидивных формах, а также при malassezia-фолликулите местную терапию белых пятен дополняют системным лечением итраконазолом по 0,1 г 2 раза в день на протяжении 7 дней.

Микоз кожи
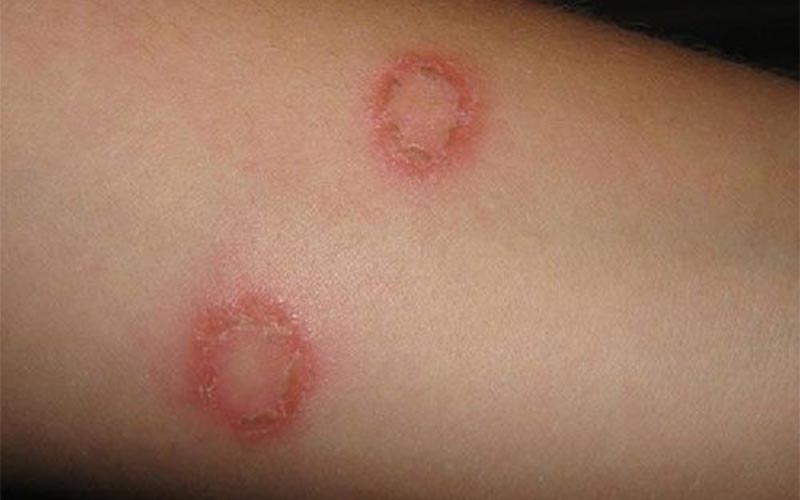
Инфекции кожи, вызванные грибком, считаются самыми распространенными среди инфекционных дерматозов. Различают огромное количество микозов, среди них, кератомикозы, дерматофитии, кандидоз, а также микозы, поражающие глубокие слои кожи.
Один из вариантов - дерматофития (эпидермофития паховая, фавус, трихофития, черепитчатый микоз и т.п.) - сопровождается образованием розовато-красных кольцевидных пятен с приподнятыми шелушащимися краями, которые по мере периферического роста белеют в центре. Данное заболевание вызывается патогенными грибами рода Trichophyton, Microsporum и Epidermophyton. В большинстве случаев поражению в виде красного ободка поддаются стопы и крупные складки кожи.
Варианты лечения
При острых воспалительных процессах показаны примочки 1-2 % раствора резорцина, 0,05 -0,1 % раствора хлоргексидина биглюконата, также в усложненных случаях следует использовать аэрозоли с содержанием кортикостероидов и антибиотиков. В дальнейшем применяют растворы анилиновых красителей, мази с антимикотическими средствами, антигистаминные препараты.
Классификация современных средств против белых пятен при микозах (для наружного и внутреннего употребления):
1. Препараты йода и пероксиды: йодид калия – для внутреннего употребления, растворы йода и перекиси водорода - для наружного.
2. Противогрибковые антибиотики (гризеофульвин, полиеновые антибиотики (Амфоглюкамин, Леворидон, Микогептин, Нистатин).
3. Азолы: изоконазол, кетоконазол, метронидазол.
4. Аллиламины - нафтифин, тербинафин.
5. Морфолины: аморолфин (Лоцерил).
6. Флуцитозин (Анкотил).
7. Циклопироксоламин (Батрафен).
8. Медикаменты других химических групп: препараты ундециленовой кислоты (Ундецин), мочевина, салициловая, молочная, уксусная кислоты, анилиновые красители.
9. Комбинированные противогрибковые мази и кремы (Микозолон, Микоспор).

Атопический дерматит / атопическая экзема
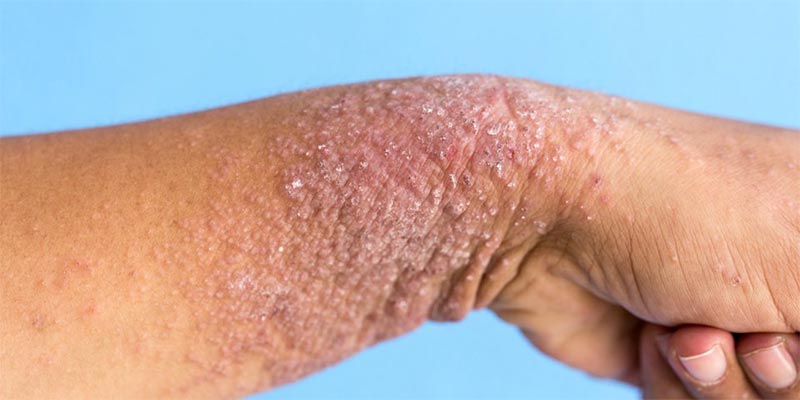
Атопический дерматит (атопическая экзема)– воспалительное заболевание с хроническим течением, которое проявляется в детском возрасте и вызывает такие неприятные симптомы, как зуд и шелушение. Как правило, белые пятна возникают у лиц, склонных к аллергическим процессам (бронхиальная астма, пищевая аллергия, аллергический ринит). Поражения могут локализоваться по всему телу: на лице, шее, туловище, под мышками на коже, ягодицах, сгибах рук и ног, коже головы.
Болезнь считается мультифакториальной, наиболее вероятными причинами возникновения белых пятен при атопическом дерматите являются:
1) нарушение защитных механизмов иммунной системы (дефекты гуморального и клеточного иммунитета) у маленького ребенка;
2) признаки патологии циклической нуклеотидной системы;
3) бета-адренергическая блокада;
4) недостаточная концентрация биотина в крови.
Варианты лечения белых пятен при атопическом дерматите
Целью терапии является:
a. уменьшение проявления симптоматики в виде пятен с белым ободком;
b. увеличение длительности протекания ремиссии;
c. улучшение качества жизни пациента.
При лечении следует комбинировать немедикаментозные и медикаментозные методы.
Немедикаментозное лечение призвано минимизировать или остановить воздействие факторов, ухудшающих течение заболевания, а именно:
➤ инфекции;
➤ эмоциональное перенапряжение;
➤ воздействие аллергенов (пыль, шерсть животных);
➤ химические факторы (аллергенная бытовая химия);
➤ гипергидроз;
Обязательным подходом к терапии атопической экземы является соблюдение диеты. Рацион для каждого пациента подбирается индивидуально, в зависимости от его аллергического анамнеза. Если стандартная терапия не дает видимых результатов, используют фототерапию.
Известно, что стрессовый фактор играет немаловажную роль в возникновении данного недуга, поэтому активно используют групповое психологическое воздействие, различные техники релаксации (психотерапию).
Стандартной терапией медикаментозного лечения являются различные кремы, мази, лосьоны, в составе которых имеются увлажняющие компоненты. Лекарствами первой линии служат местные глюкокортикоиды, для лечения используют также препараты дегтя, а при присоединении антибактериальной инфекции – местные антибиотики.
В терапии атопической экземы широко применяют следующие препараты:
1. Антигистаминные (Лоратадин);
2. Антибактериальные (Ванкомицин), если кожа пациентов колонизирована S. Aureus
3. Системные иммуномодуляторы (Циклоспорин, Азатиоприн) и глюкокортикоиды используют в случаях тяжёлого течения атопического дерматита. Применение преднизолона (перорально) или триамцинолона (внутримышечно) назначают на короткий промежуток времени.
4. Аллергенспецифическая иммунотерапия используется при сопутствующих аллергических заболеваниях – бронхиальной астме, аллергическом рините.

Белые веснушки (милиумы)
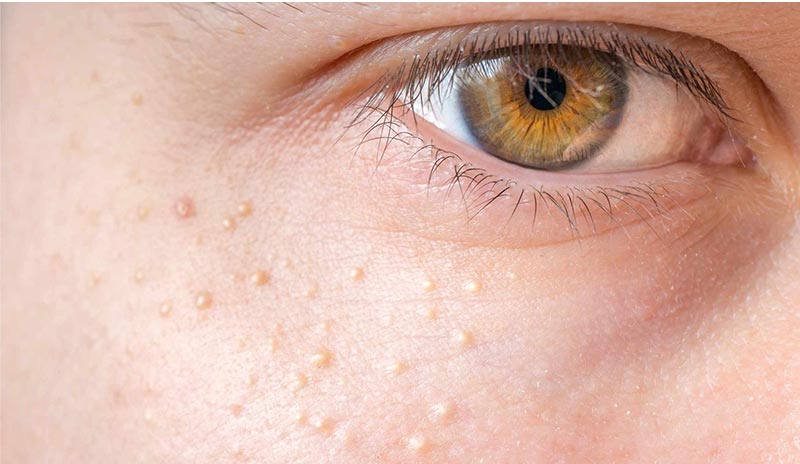
Милиумы (просянки, белые точки, угри, белые веснушки) – выпуклые подкожные узелки (белые пятна) небольших размеров светлого оттенка круглой формы с ровными границами беспокоят в основном подростков. Они напоминают гусиную кожу, состоят из совокупности кератина и подкожного сала. Характерной локализацией является область вокруг глаз, веки, а также Т- зона (места наиболее тонкого эпителия). Как правило, симптоматика отсутствует.
Причины появления:
➦ избыточное выделение себума;
➦ гиперандрогенический синдром (повышенное количество андрегенов – мужских гормонов);
➦ гормональная дисфункция (пубертатный и климактерический период, эндокринологические патологии);
➦ ухудшение работы вегетативной нервной системы;
➦ нарушение составляющих секрета сальных желез из-за неправильного питания (употребление жирных, острых, сладких продуктов);
➦ проблемы в работе билиарной системы.
➦ механическое травмирование кожных покровов.
➦ ряд специфических заболеваний таких, как кожная порфирия, туберозная волчанка;
➦ неправильный уход.
Варианты лечения
Базовыми методиками лечения угрей с белой серединой являются хирургические, а именно:
- прокол белого пятна под местной анестезией с помощью кюретки;
- воздействие лазера (киста и ее содержимое испаряются под влиянием высокой температуры).
- при помощи скальпеля
- током или радиоволнами (воздействием тока высокой мощности).

Гипомеланоз (пятна от пребывания на солнце)

Каплевидный гипомеланоз или гипомеланоз от пребывания на солнце – локальная патология пигментации, обусловленная нарушением восстановления меланина в связи с его ускоренным разрушением ультрафиолетовыми лучами. Симптоматика выражается в виде очагов на коже со сниженным содержанием меланоцитов в дерме, что визуально определяется как осветление с ровными и четкими контурами. Болезни подвергаются в основном лица женского пола в возрасте 30-40 лет даже не значительно загорающие.
В возникновении заболевания существенную роль играет наследственный фактор. Известно, что в детском возрасте гипомеланоз встречается при наличии таких поражений, как туморозная склеродермия или синдром Ваардербурга. В последнем варианте очаг гипопигментации формируется в области головы и представляет собой участки белой кожи, покрытые светлыми волосами над лбом. При длительном контакте с солнечными лучами (после загара, пребывания в солярии), заболевание обостряется.
Варианты лечения
Для лечения белых пятен при гипомеланозе используют криомассаж, стимулирующий образование меланина, фотохимиотерапию, способствующую регенерации кожи, и медикаментозное лечение.
Используемые препараты:
- кортикостероиды – подбираются индивидуально, укол делают прямо в пигментированную область,
- мази на основе пимекролимуса (Элидел).
- местные ретиноиды (Дифферин)
- эритромициновая мазь и другие антибактериальные средства (при наличии макулярного гипомеланоза).

Туберозный склероз
Туберозный склероз – это серьезное жизнеугрожающее заболевание, передающееся по аутосомно - доминантному наследственному типу. Гипопигментные (белые) пятна диаметром 3-5 мм - одно из его проявлений. Другими признаками являются участки «шагреневой кожи», фиброзные бляшки на голове, множественные гамартомы сетчатки и прочее. Болезнь сопровождается образованием большого количества доброкачественных опухолей в различных органах и системах, включая сердце, желудок, печень, легкие, эндокринную и нервную системы. Поражение нервной системы приводит к эпилептическим приступам, задержке в развитии, аутизму.
Варианты лечения белых пятен при туберозном склерозе
Кожные проявления заболевания (белые пятна) устраняют в рамках общей терапии заболевания. Несмотря на то, что этот недуг сложно поддается лечению, однако с помощью медикаментозных и хирургических методов можно облегчить его течение.
В терапии используют противосудорожные и антигипертензивные препараты, различные хирургические и противоопухолевые методы. При поражениях кожи применяют механический пилинг, а также лазерную шлифовку кожи.

Выводы
Белые пятна на коже - не всегда повод для беспокойства. Большинство из них появляются и исчезают со временем, а правильный уход за кожей поможет быстро избавиться от такого несовершенства. Однако, если они сопровождаются такими симптомами как зуд, шелушение, жжение, гиперемия, быстро распространяются и не поддаются лечению в домашних условиях на протяжении длительного времени стоит обратиться к семейному врачу или дерматологу для постановки точного диагноза и получения адекватного лечения.
Источники информации:
1. Ada S., Sabin S., Boztepe G. et al. No additional effect of topical Calcipotriol on narrowband UVB phototherapy in patients with generalized vitiligo // Photodermatol. Photoimmunol. Photomed.— 2005.— 21 (2).— P. 79—83.
2. Ameen M., Exarchou V., Chu A.C. Topical Calcipotriol as monotherapy and in combination with psoralen plus ultraviolet A in the treatment of vitiligo // Br. J. Dermatol.— 2001.— 145 (3).— P. 476—479.
3. Baysal V., Yildirim M., Erel A., Kesici D. Is the combinati on of Calcipotriol and PUVA effective in vitiligo? // J. Eur. Acad. Dermatol. Venereol.— 2003.— 17(3).— P. 299—302.
4. Кубанова, А. А. Руководство по практической микологии / А. А. Кубанова, Н. С. Потекаев, Н. Н. Потекаев. – М.: Финансовый издательский дом «Деловой экспресс», 2001. – С. 40–47.
5. Сергеев, А. Ю. Грибковые инфекции: Руководство для врачей. 2 изд. / А. Ю. Сергеев, Ю. В. Сергеев. – М.: Издательство БИНОМ, 2008. – С. 230–238.
6. Козловская, В. В. Выявление дрожжеподобных грибов рода Malassezia на коже здоровых людей и больных себорейным дерматитом, себорейным псориазом и атопическим дерматитом // Мед. панорама. – 2007. – № 12(80). – С. 30–33. Белоусова Т.А. Паховая дерматофития: этиология, клиника, современные возможности терапии. РМЖ 2008; 23: 333: 1555—1558.
7. Лукашева Н.Н. Особенности клинической диагностики дерматофитий. Conc Med (Дерматология) 2007; 2: 24—28.
8. Белоусова Т.А., Горячкина М.В., Грязева Т.М. Принципы наружной терапии дерматозов сочетанной этиологии. Conc Med (Дерматология) 2011; 2: 16—20.
9. Ellis C., Luger T., Abeck D. et al. International Consensus Conference on Atopic Dermatitis II (ICCAD II): clinical update and current treatment strategies. Br. J. Dermatol. 2003 May; 148 Suppl. 63:3–10.
10. Leung D. Pathogenesis of atopic dermatitis // J. Allergy Clin. Immunol. – 1999. – V. 104 (Suppl.). – P. 99–108.
Если Вас заинтересовала тема этой статьи, выскажите свое мнение, задайте вопросы или напишите отзыв.