Калюжная Л. Д., Бардова Е. А.
Национальная медицинская академия последипломного образования имени П. Л. Шупика.
В настоящее время наблюдается увеличение случаев обращения пациентов к дерматологу и дерматокосметологу с жалобами на папуло-пустулезные высыпания на коже лица, что связано с популяризацией высоких эстетических требований к внешнему виду, ухудшением экологической ситуации, а также с хроническими стрессами. Чаще всего причиной обращений становятся такие хронические дерматозы кожи лица: себорейный дерматит, угревая болезнь, розацеа, периоральный дерматит, которые могут сочетаться с демодекозом.
Клиническая картина этих заболеваний имеет общие черты – это папуло-пустулезные высыпания на фоне увеличенного или нормального салоотделения.
При исследовании кожи пациентов данной группы, часто обнаруживают подкожный клещ Demodex folliсulorum и Demodex brevis, что позволяет врачам устанавливать диагноз демодекоз. Но, не смотря на достаточно высокую распространенность этих видов клещей в природе, заболеваемость демодекозом не превышает 2,1% в структуре всех кожных заболеваний, что составляет примерно 39 человек на 100 тыс. населения в год и позволяет рассматривать этот дерматоз с преимущественно хроническим течением как заболевание, обусловленное рядом внешних и внутренних факторов. По данным некоторых авторов, а также согласно нашим наблюдениям, можно сделать вывод, что клещи-демодициды играют определенную роль в этиопатогенезе этих заболеваний, в частности, могут осложнять их течение.
При исследовании чешуек кожи, а также содержания выводных протоков сальных желез, наибольшее количество клещей обнаруживают у пациентов с розацеа (до 77-90%), угревой болезнью (до 29%), периоральным дерматитом (до 60%), меньше – при себорейном дерматите (до 15%). В офтальмологической практике демодекоз встречается в 62-70% случаев и чаще всего сопровождает хронические блефароконьюнктивиты, блефариты, периоральные дерматиты.
Следует отметить, что клещи могут быть обнаружены и у лиц с непораженной на вид кожей, без каких-либо клинических проявлений дерматозов. Некоторые авторы объясняли это симбиотическими отношениями организма человека и клещей, другие – условной патогенностью паразитов, которая способна проявляться при определенных обстоятельствах. В настоящее время существует мнение, что выявление клещей у лиц со здоровой на вид кожей – это малосимптомная субклиническая форма демодекоза, которая предшествует клиническим проявлениям болезни, но, в результате незначительной сенсибилизации организма хозяина, не вызывает субъективных ощущений.

Виды клещей
Известно, что оба вида клещей Demodex folliсulorum и Demodex brevis относятся к постоянным прижизненным моноксенным паразитам, которые паразитируют только на человеке и погибают вместе с этим организмом хозяина.
Также известна топическая специфичность обоих видов клещей: чаще всего поражается кожа лица, преимущественно носогубной треугольник, подбородок, веки. Реже поражается волосистая часть головы, шея, ушные раковины, спина, грудь. Кроме этого, с целью предотвращения конкуренции между собой, они занимают определенные экологические ниши. Известно, что клещи Demodex folliсulorum преимущественно паразитируют в полостях волосяных фолликулов, где они живут, образуя небольшие колонии, а Demodex brevis – в сальных и мейбомиевых железах век, а также в их выводных протоках.
Отмечается также сезонная специфичность. Заболеваемость демодекозом и возможность заражения выше в весенне-летний период по сравнению с осенне-зимним. Зимой вероятность обнаружения клещей-демодицид при хронических дерматозах составляет 5-20%. Весной этот показатель доходит до 40%, летом – до 90%.
Несмотря на то, что поражения клещами могу быть обнаружены в любом возрасте, пациенты с выявленым демодекозом – это преимущественно возрастная группа от 25 до 45 лет. Гендерная избирательность Demodex folliсulorum и Demodex brevis выражена меньше, кроме этого – неоднозначна. За данными некоторых авторов, зараженность у мужчин и женщин одинакова, по другим данным она преобладает у женщин, а некоторые утверждают, что мужчины болеют чаще.
Скорее всего, эпидемиологическая закономерность не может быть объяснена одной какой-то причиной, а зависит от совокупности морфофизиологических особенностей организма человека.
Этиопатогенез угревой болезни, розацеа, периорального дерматита, себорейного дерматита остается дискутабельным, в частности, относительно первичности того или иного факторов. Но следует отметить, что преимущественно выделяют определенные черты этиопатогенеза этих заболеваний.
Во-первых, это влияние взаимосвязанных эндогенных и экзогенных факторов. Например, нарушение количества выделения и качественного состава кожного сала, влияние алиментарных факторов и связанные с ними нарушения пищеварения, избыточное УФ-облучение, размножение условно-патогенной флоры, а также заражение клещами-демодицид. Но, по последнему фактору в настоящее время остается неопределенным вопрос, является заражение клещами рода Demodex первичным процессом, способствующим развитию дерматозов, или вторичной причиной, которая осложняет течение основного заболевания.
Современные аспекты назначения терапии любого дерматоза должны основываться на всех установленных аспектах этиопатогенеза заболевания. Но существуют определенные трудности в назначении наружного лечения розацеа, периорального дерматита, угревой болезни, которые связаны с недостаточной эффективностью общепринятых средств антипаразитарной терапии, что обусловливает поиск новых антипаразитарных средств с учетом всех звеньев патогенеза.

Материалы и методы
На кафедре дерматовенерологии НМАПО имени П. Л. Шупика мы применяли в качестве дополнительной внешней терапии серию препаратов Стоп демодекс (производства «ФитоБиоТехнологии», Украина), которая состоит из 7 позиций: Мыло мягкое очищающее для лица и тела, Лосьон для лица и век, Шампунь, Бальзам лечебно-профилактический, Гель для век, Финиш-контроль гель, Капли на основе растительных экстрактов. Активными компонентами препаратов является метронидазол и березовый деготь, которые обладают выраженными акарицидными свойствами по отношению к клещам Demodex folliсulorum и Demodex brevis, а также бактерицидным и противовоспалительным действием. Экстракты коры белой ивы и гамамелиса, которые входят в состав препаратов, способствуют уменьшению секреции кожного сала за счет блокады фермента 5-альфа-редуктазы. Кроме того, препараты содержат в большой концентрации азулен из экстракта ромашки, обладающий выраженными противовоспалительными свойствами. Витамин А стимулирует регенерацию тканей, способствует быстрому регрессу высыпаний без образования рубцов.
Под нашим наблюдением находилась группа из 25 больных – женщины в возрасте от 18 до 56 лет, которым были установлены диагнозы: себорейный дерматит (у 4 больных), угревая болезнь (у 5 больных), розацеа (у 10 больных), периоральный дерматит (у 6 больных). Эти заболевания были осложнены наличием лабораторно подтвержденного демодекоза. У 5 больных отмечался также периорбикулярний дерматит и эписклерит. Длительность заболевания составляла от 4 до 16 лет. Ранее все пациенты получали курсы лечения с применением общей и местной терапии, которая включала средства антипаразитарной терапии. На момент исследования все больные получали местное и общее лечение основного заболевания согласно общепринятым стандартам лечения угревой болезни, розацеа, периорального дерматита, себорейного дерматита. Препараты Стоп Демодекс предназначались в качестве дополнительной терапии.

Мы назначали лечение по такой схеме:
1. Очищение кожи мягким очищающим мылом Стоп Демодекс 2 раза в сутки: нанести на кожу лица небольшое количество мыла, вспенить, оставить на 20-30 сек., смыть водой.
2 . Бальзам лечебно-профилактический Стоп Демодекс: наносить на очищенную кожу лица и пораженные участки небольшое количество бальзама 2 раза в сутки. Оптимальная продолжительность нанесения – 45 дней.
3. Перед нанесением Геля для век необходимо обработать края век Лосьоном для век с помощью ватного диска, смоченного в растворе с последующим отжимом. Повторить процедуру через 15 минут. При одновременном поражении слухового прохода, ушных раковин, бровей, также рекомендуется обработка этих участков перед нанесением геля.
4. Гель для век Стоп Демодекс наносить на веки нужно ближе к зоне роста ресниц на 30 минут. Остатки геля удаляют с помощью ватного тампона. Желательно наносить 2 раза в сутки в течение 45 дней. При поражении наружного слухового прохода, ушных раковин, бровей наносят гель также 2 раза в сутки в течение 45 дней.
5. На протяжении лечения не рекомендуется использовать декоративную косметику, а также находиться под прямыми солнечными лучами.
6. Также рекомендуется консультация офтальмолога и массаж век на протяжении лечения.

Результаты и обсуждение
В результате применения комплекса препаратов Стоп Демодекс в качестве дополнительной терапии, на 4-5 день от начала лечения наблюдалось уменьшение воспалительной реакции кожи, в частности, уменьшение яркости сыпи, отсутствие свежих папуло-пустулезных высыпаний и субъективных ощущений.
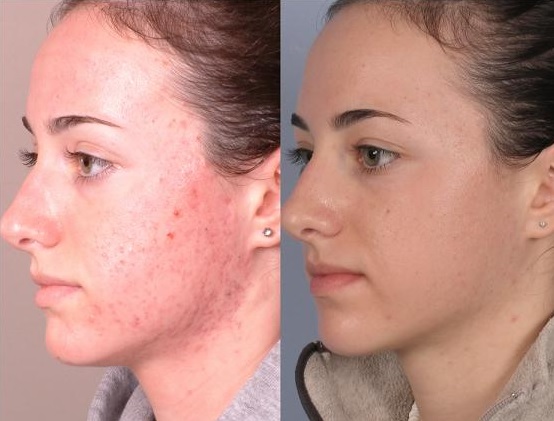
Также следует отметить, что у 2 женщин в первые дни лечения отмечались ощущение жжения и гиперемия, которые возникали сразу после нанесения геля, продолжались около 15 минут и проходили самостоятельно.
Все больные отмечали хорошую переносимость препарата и комфорт при нанесении, в отличие от некоторых антипаразитарных средств наружной терапии. Следует отметить, что у одной больной во время лечения возник простой контактный дерматит. Но это было связано с тем, что у больной в анамнезе была аллергическая реакция на препараты, содержащие ромашку. После окончания лечения больные находились под наблюдением в течение 6 недель. Рецидивов за этот период не наблюдалось.
На 7 день после окончания лечения мы проводили исследования кожи больных на наличие клещей-демодицид. У всех больных наблюдалась полная элиминация возбудителей. Также дополнительное исследование мы проводили через месяц после окончания лечения. Следует отметить, что на момент исследования у всех больных была ремиссия основного заболевания, и лабораторно было подтверждено отсутствие клещей в чешуйках кожи и содержании выводных протоков сальных желез.
Таким образом, применение препаратов Стоп Демодекс оказалось эффективным, безопасным и может быть рекомендовано для лечения дерматозов кожи лица таких как розацеа, периоральный дерматит, угревая болезнь, себорейный дерматит, которые осложнены демодекозом, а также с профилактической целью. Рекомендуется применение вышеприведенной схемы лечения.
Выводы
Преимуществом предлагаемого способа является высокая эффективность и доступность, удобство в использовании, возможность комплексной терапии угревой болезни, розацеа, перорального дерматита, себорейного дерматита, осложненных демодекозом, с воздействием на все звенья развития патологического процесса. Это позволит ускорить эволюцию клинических проявлений болезни, сроки лечения, что, в свою очередь, улучшит медико-социальные показатели жизни больных.

Опыт применения препаратов Стоп демодекс в лечении сочетанных патологий кожи лица.
Калюжная Л. Д., Бардова Е. А.
Национальная медицинская академия последипломного образования П. Л. Шупика
Ключевые слова: демодекоз, розацеа, периоральный дерматит, акне, лечение.
Резюме
В статье приведены данные клинического наблюдения применения препаратов Стоп демодекс при лечении розацеа, периорального дерматита, угревой болезни, осложненных демодекозом.
Примечание
Для получения максимального результата рекомендуется направленное применение всех позиций серии Стоп демодекс (по назначению): Мыло мягкое очищающее для лица и тела, Лосьон для лица и век, Шампунь, Бальзам лечебно-профилактический, Гель для век, Финиш-контроль гель, Капли на основе растительных экстрактов, что обеспечит комплексный аккарицидный эффект. Последующее использование средств лечебной косметики послужит хорошей профилактикой рецидивов заболевания.
Treatment of combination face diseases with new external medicine Stop Demodex.
Kaluzhna L.D.,Bardova K.
National Medical Academy of postgraduate education named by Shupik
Key words:demodicosis, rosacea, perioral dermatitis,acne,treatment.
Resume:
This article represented results of clinical study of use new external medicine Stop Demodex in treatment of rosacea, perioral dermatitis, acne, seborreic dermatitis, complicated with demodicosis.

Список литературы:
1. Абрагамович Л. Є. Розацеазна хвороба: стан гепатобіліарної системи та її роль в етіології й патогенезі, принципи лікування / Л. Є. Абрагамович // Практична медицина. - 2003. – Т. 2, № 2 – С. 88-96.
2. Аравийская Е.Р. Современный взгляд на лечение акне: состояние проблемы и новые возможности // Лечащий врач. – 2003. – №4. – С. 4 – 6;
3. Калюжна Л. Д. Вікові аспекти патогенезу хронічних дерматозів у жінок / Л. Д. Калюжна, Ж. В. Корольова, С. В. Возіанова [та інш] // Зб. наук. праць співробітників НМАПО ім. П. Л. Шупика – К. : [б. в.], 2008. - Вип. 17. - С. 301-307.
4. Огурцова А.Н. Дифференцированный подход к лечению угревой болезни // Актуальные вопросы дерматовенерологии и косметологии. Сб. работ. – Одесса, 2003. – С. 83–85.
5. Проценко Т.В., Кондратенко И.В. Опыт лечения больных угревой болезнью // Новости медицины и фармации – 2002. – №9 – 10. – С. 4.
6. Коган Б. Г. Діагностика і терапія розацеа, демодекозу, дерматиту періорального з урахуванням спільних чинників виникнення, патогенезу та особливостей клінічного перебігу дерматозів : автореф. дис. на соискание науч. степени доктора мед. наук : спец. 14. 01.20 / Б. Г. Коган. – К., 2006. – 44 с.
7. Корнева Л. В. Роаккутан в случае сочетанной патологии acne vulgaris и acne rosacea / Л. В. Корнева, Н. В. Махнева, Д. А. Базовая // ІХ Всерос. съезд дерматовенерол. : тез. науч. работ. – М. : [б. и.], 2005. - Т. 1. - С. 94-98.
8. Потекаев Н. Н. Акне и розацеа / Под ред. проф. Н. Н. Потекаева. - М. : БИНОМ, 2007. - 231 с.
9. Akhiani M. Comparison of efficacy of azithromycin versus doxycycline in the treatment of rosacea: a randomized open clinical trial / M. Akhiani, A. H. Ehsani, M. Ghiasi, A. K. Jafari // Int. J. Dermatology. – 2008. - Vol. 47, № 3. – P. 284-288.
10. Amichai B. Granulomatous rosacea associated with Demodex folliculorum / B. Amichai, M. Grunvald, J. Avinoach, S. Halevy // J. Dermatol. - 1992. - Vol. 31, № 10. – P. 718-726.
11. Once-daily topical metronidasole cream formulations in
the treatment of the papules and pustules of rosacea / M. V. Dahl, M. Jarratt, D. Kaplan // J. Am. Acad. Dermatol. - 2001. - Vol. 45. - P. 723-730