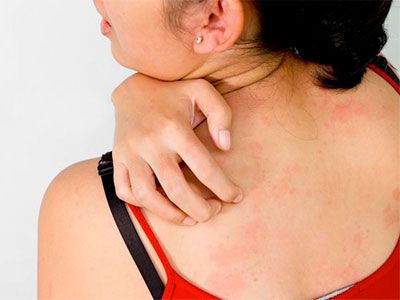
Однією з найбільш важливих проблем медицини в наш час є алергічні захворювання. Значне зростання і поширення пов'язують з погіршенням екологічної ситуації, що дає можливість віднести їх до так званих «хвороб цивілізації».
Велику питому вагу серед алергічних уражень шкіри має атопічний дерматит (АД).
Атопічний дерматит — одна з найактуальніших проблем наукової та практичної дерматології. Вона обумовлена значним поширенням цієї патології, тенденцією до збільшення кількості випадків атопічного дерматиту, частою резистентністю до лікування. Атопічний дерматит може призводити до обмеження соціальної, психологічної та фізичної активності хворих.
Поширеність АД серед дітей в країнах з високим рівнем економічного розвитку становить 10-28%, а в структурі алергічних захворювань частка АД — 50-75%. Протягом останніх десятиліть спостерігається прогресуюче зростання захворюваності АД. Так, в європейських країнах в популяції дітей, народжених в 1960, поширеність АД коливалася від 1,4 до 3,1%; у дітей, народжених після 1970, — досягла 20,4%. Дослідження поширеності АД з різних причин недосконалі, тому, як вважають, ці показники занижені в 10-20 разів.
Атопічний дерматит має цілий ряд синонімів: пруріго Беньє, алергодерматоз, алергічний дерматит, нейродерміт, атопічна екзема, дитяча екзема, конституційна екзема і т.п., безумовно ускладнює визначення реальної поширеності даного захворювання.
Атопічний дерматит — хронічне алергічне захворювання, яке розвивається в осіб з генетичною схильністю до атопії, має рецидивуючий перебіг, вікові особливості клінічних проявів і характеризується підвищеним рівнем загального і специфічного Ig E в сироватці крові.

Фактори ризику розвитку АД
Вважають, що провідними факторами ризику розвитку АД є ендогенні (спадковість, атопія, гіперреактивність шкіри), а екзогенні фактори сприяють маніфестації хвороби. Атопічні хвороби (поліноз, харчова алергія, бронхіальна астма) частіше виявляють по лінії матері (60-70%), рідше — батька (18-22%). При наявності атопічних хвороб в обох батьків ризик розвитку атопічного дерматиту у дитини становить 60-80%, в одного з батьків — 45-50%.
Загальновизнано, що основою розвитку атопічного дерматиту є генетично детермінована (мультифакторний полігенний тип спадкування) своєрідність імунної відповіді організму на зовнішні подразники. Особливістю такого генотипу є поляризація імунної відповіді з переважанням активації Th2, що супроводжується гіперпродукцією загального і специфічного IgE.
До екзогенних факторів, що обумовлюють розвиток і загострення атопічного дерматиту, відносяться харчові та інгаляційні алергени. Для дітей першого року життя частіше харчовими алергенами є білки коров'ячого молока, злаків, яєць, риби та морських продуктів, а також соя, шоколад, какао, кава, гриби, мед, морква, помідори, полуниця, малина, суниця, смородина, виноград, горіхи, селера. До продуктів з середньою алергенною активністю відносяться апельсини, персики, абрикоси, банани, зелений перець, горох, кукурудза, гречка. Слабкою алергенною активністю володіють зелені та жовті яблука і груші, біла черешня, аґрус, кабачки, кисломолочні продукти і т.д.
З віком чутливість дітей, хворих на АД, до харчових алергенів знижується, однак збільшується чутливість до інгаляційних алергенів, а потім формується полівалентна алергія. Інгаляційними алергенами найчастіше є пилкові алергени під час цвітіння трав, кущів, дерев, кліщові алергени, що містяться в домашньому і бібліотечному пилу. У віці 5-7 років формується також сенсибілізація до епідермальних алергенів шерсті собак, кроликів, кішок, овець.
Бактеріальні, грибкові, лікарські, вакцинальні алергени в більшості випадків в асоціації з перерахованими вище алергенами відіграють роль тригерів (факторів, що переважно провокують вплив посилення окремих ланок механізму алергії).
Неалергійними факторами, що сприяють загостренню АД, є психоемоційне навантаження, зміни метеоситуації, тютюновий дим, харчові добавки. Механізм впливу цих факторів точно не відомий.
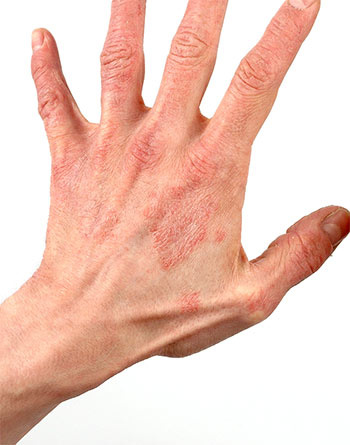
Крім того, в розвитку АД мають значення нераціональне вигодовування дітей раннього віку, порушення догляду за шкірою з використанням засобів, які призначені для дорослих (мило, шампуні, креми, лосьйони), що сприяють пересушуванню шкіри, розвитку алергічних реакцій. Синтетичні миючі засоби можуть потрапляти в організм через дихальні шляхи в результаті контакту з білизною.
У хворих на атопічний дерматит виявлено генетично обумовлену дисфункцію імунної системи, головним чином Т-хелперів (Th) і клітин, які представляють антигени. Цією дисфункцією пояснюють гіперчутливість шкіри до ряду антигенних стимулів, зниження резистентності шкірного бар'єра до патогенної та умовно патогенної флори.
У формуванні синдрому атопії бере участь не менше 20 генів, що кодують різні її ознаки. Ці гени розташовані на різних хромосомах. Передача цих ознак потомству випадкова. У кожному конкретному випадку атопії у потомства знаходили різну кількість патологічних генів і фенотипічних ознак, а також клінічних проявів. Генетичні механізми обумовлюють активацію експресії генів, які кодують продукцію медіаторів запального процесу у хворих на АД.
У хворих на АД розвивається хронічне алергічне запалення шкіри. У патогенезі АД можна виділити наступні ланки:
- проникнення антигенів в організм внаслідок порушення цілості біологічних мембран;
- презентація антигену макрофагами на молекулі головного комплексу гістосумісності II в класу та експресія антигенів клітинами Лангерганса, кератиноцитами, лейкоцитами;
- активація Т-лімфоцитів, посилене диференціювання Th0 в Th2, міграція Т-клітин пам'яті в шкіру, де відбувається їх експресія на кератиноцитах, клітинах Лангерганса, ендотеліоцитах;
- активація синтезу і секреції цитокінів-інтерлейкінів (ІЛ-4, ІЛ-5, ІЛ-13), які беруть участь у розвитку запалення;
- збільшення продукції загального і специфічного IgE;
- фіксація IgE за допомогою Fc-фрагментів до специфічних рецепторів на мембранах опасистих клітин і базофілів; при повторному контакті з алергеном його розпізнають фіксовані на огрядних клітках антитіла, відбувається активація цих клітин і вивільнення медіаторів запалення (гістаміну, серотоніну, кінінів, які обумовлюють розвиток ранньої фази алергічної відповіді), а також синтез простагландинів, тромбоксану, лейкотрієнів, фактора активації тромбоцитів, що беруть участь у формуванні пізньої фази алергічної відповіді;
- збільшення експресії молекул клітинної адгезії на поверхні лейкоцитів, ендотеліальних клітин, що призводить до міграції лейкоцитів, еозинофілів і розвитку хронічного алергійного процесу;
- інфільтрація шкіри лімфоцитами, еозинофілами, огрядними клітинами, скупчення в осередках запалення нейтрофілів, макрофагів і Т-лімфоцитів.
Внаслідок зазначених механізмів реалізується алергічне запалення з переважною локалізацією в шкірі.
Також у хворих на атопічний дерматит спостерігаються порушення функції підшлункової залози й тонкого кишківника, гастрінової ланки їх регуляції, що обумовлює порушення перетравлення і всмоктування їжі, створюючи умови для масивного утворення в тонкій кишці алергенів, імунних комплексів, які потрапляють в кров, зумовлюючи зміни в шкірі. Виявлено також порушення пристінкового травлення.
У 39% хворих на атопічний дерматит виявлені різні паразитарні захворювання кишківника (гельмінти, найпростіші та т.п.). Кишковий дисбактеріоз спостерігали у 72% хворих.
Дослідження мікробіоценозу шкіри хворих на атопічний дерматит показують, що більше в 90% випадків визначається колонізація шкіри золотистим стафілококом, який своєю чергою сприяє загостренню захворювання і підтримує запалення в шкірі шляхом секреції ряду токсинів-суперантигенів. Локальне виділення стафілококового ентеротоксину на поверхні шкіри може призвести до IgE- опосередкованого вивільнення гістаміну з тучних клітин, що призводить до загострення захворювання.
Порушення цілісності епідермального шкірного бар'єра. Бар'єрну функцію шкіри забезпечують ороговілі клітини верхнього шару епідермісу (кератиноцити) і водно-ліпідна мантія, що покриває його поверхню. У нормі кератиноцити пов'язані між собою десмосомами, що забезпечують цілісність епідермісу та оберігають глибшележачі шари від висихання. Завдяки високому вмісту в епідермісі ліпідів, жиророзчинні речовини головним чином проникають через нього, а для води та водних розчинів він практично непроникний. Водно-ліпідна мантія має кислу реакцію, що послаблює або нейтралізує дію багатьох агресивних чинників і перешкоджає проникненню в шкіру патогенних мікроорганізмів.
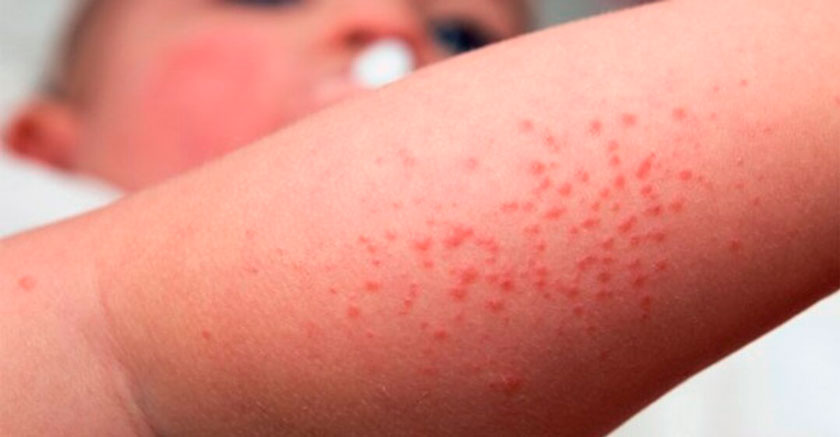
Пошкодження ліпідної структури рогового шару і витончення водно-ліпідної мантії - основний дефект шкіри при атопічному дерматиті, що обумовлює її підвищену проникність для алергенів і потенційних подразників. При атопічному дерматиті відзначається посилена трансепідермальна втрата води та зниження вмісту основних жирових компонентів. Навіть неушкоджена шкіра пацієнтів з атопічним дерматитом характеризується вираженою сухістю. Кераміди - основні молекули, що затримують рідину в екстрацелюлярному просторі рогового шару епідермісу. У пацієнтів з атопічним дерматитом порушений їх синтез, що не тільки призводить до руйнування бар'єру водонепроникності, а й підвищує сприйнятливість шкіри до S. aureus і вироблюваним їм токсинів. Встановлено, що мікроби, що колонізують як пошкоджену, так і інтактну шкіру хворих на атопічний дерматит, секретують фермент, який розкладає кераміди на сфінгозин і жирні кислоти. Крім того, у пацієнтів з атопічним дерматитом знижений рівень філагріну - попередника природного зволожуючого фактора шкіри. Дефект ферменту дельта-6-десатурази - одна з причин порушення синтезу основних жирних кислот, що входять до складу епідермальних ліпідів. Ці патологічні зміни в роговому шарі епідермісу призводять до збільшення трансепідермальної втрати води, що і обумовлює підвищену сухість шкіри, що супроводжується інтенсивною сверблячкою і вираженим лущенням.
Для атопічного дерматиту характерним є поліморфізм клінічних проявів ураження шкіри, стадійність перебігу і розвиток супутніх патологічних змін з боку різних органів і систем організму. Тому діагностика АД багато в чому базується на характерній клінічній картині, анамнезі захворювання з урахуванням сукупності обов'язкових і допоміжних критеріїв, а вже потім даних алергологічного та імунологічного обстеження.
Атопічний дерматит у дорослих має свої особливості перебігу. Починається в підлітковому віці з періоду статевого дозрівання, ймовірно у зв'язку з гормональною перебудовою організму і зі стресами раннього підліткового віку.
Найбільш поширеним проявом атопічного дерматиту в дорослому віці є дерматит кистей. Це пов'язано з тим, що дорослі люди частіше схильні до дратівливих хімічних агентів, зокрема на роботі та в побуті, також вони частіше, ніж діти миють руки. Подразнення шкіри численними хімічними агентами призводить до почервоніння і лущення дорсальної поверхні кистей, розвивається виражений свербіж і тривале розчісування призводить до ліхенізації та мокрінню, і, згодом утворення кірок. Уражаються подушечки пальців, які стають сухими, лущаться, з'являються тріщини. Процес набуває хронічного перебігу і погано піддається терапії.
Запалення в області згинальних поверхонь кінцівок спостерігається також часто, нагадує клінічну картину, характерну для дитячого віку.
Запалення навколо очей є третім по частоті клінічним проявом атопічного дерматиту у дорослих. Найчастіше запалення обмежено верхньою повікою, проявляється лущенням, сверблячкою, нерідко може бути прийнято за контактний дерматит, і самі хворі нерідко відзначають наявність у них алергії на що-небудь з косметики, однак при усуненні алергену, проблема не вирішується.
Ліхенізація аногенітальної області також типова для клінічної картини атопічного дерматиту у дорослих - найчастіше представлена ліхенизацією вульви та області заднього проходу, висипання існують тривалий час, супроводжуються сверблячкою і розчісуванням, резистентні до терапії.
Сухість шкіри є постійною ознакою атопічного дерматиту. Суха шкіра більш чутлива до зовнішніх подразників, легко вразлива, постійна сверблячка призводить до розчісування і в важких випадках до розвитку екзематизації. Стан погіршується при низькій вологості навколишнього повітря і в холодну пору року.
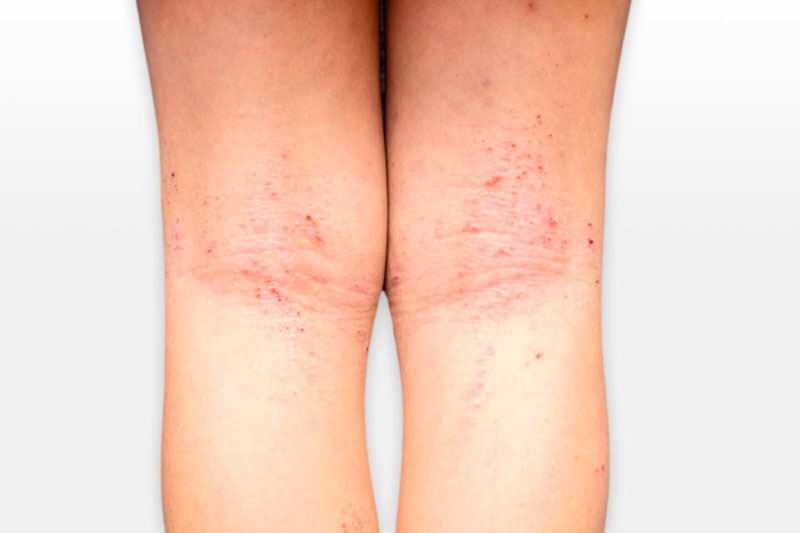
Бар'єрні властивості шкіри порушуються через зменшення кількості ліпідів між роговими лусочками в роговому шарі, що є однією з причин підвищеної її чутливості. Це можливо при постійному використанні агресивних детергентів. Так, при атопічному дерматиті зареєстровано зменшення вільних керамідів 1, пов'язаних з лінолевою кислотою. Порушення з боку ліпідів рогового шару і трансепідермальної втрати води призводять до посилення проникності шкіри, в тому числі для тригерних факторів. Не випадково в осіб з генетично обумовленою чутливою шкірою виявлений тонший роговий шар і показана його велика проникність для різних речовин.
Чутлива шкіра у хворих на атопічний дерматит характеризується підвищенням проникності шкіри, як для речовин з високими, так і з низькими константами проникності, що важливо враховувати при призначенні засобів для зовнішнього застосування.

Матеріали та методи
Основні принципи догляду спрямовані на підвищення ефективності лікування та попередження рецидивів дерматозу.
Раціональний догляд за шкірою при АД передбачає дотримання певних загальних правил догляду за атопічною шкірою, використання дермокосметики, що включає різні пом'якшувальні / зволожуючі / захисні засоби.
Велике значення має правильне очищення шкіри. Застосування звичайних миючих косметичних засобів з рН більше ніж 7,0 (нейтральні або лужні) руйнує гідроліпідну мантію шкіри та при АД може посилити сухість шкіри та буде служити фактором загострення дерматозу. Перевагу слід віддавати засобам з кислим рівнем рН або милу і гелям на безмильній основі. Ці ж засоби рекомендується використовувати й для миття рук, щоб знизити ризик розвитку дерматиту кистей. Доцільно використовувати пом'якшувальні ванни з використанням спеціальних засобів.

Пацієнти з атопічним дерматитом потребують щоденного використовуватися різноманітних емолієнтов, що володіють вираженою зволожуючою, пом'якшувальною і реліпідуючою дією. До їх складу повинні входити комплекси ліпідів, сечовина, гліцерин та інші біоорганічні з'єднання, які забезпечують тривале гідрофільне і гідрофобне зволоження шкіри з метою відновлення гідроліпідної плівки та водного балансу пошкодженої шкіри. Також ця косметика не повинна містити ароматизаторів, парабенів і спирту.
Рекомендовано для таких пацієнтів призначати спеціальні косметологічні серії, призначені для догляду за атопічною або гіперчутливою шкірою. Сучасний розвиток косметичного ринку дозволяє підібрати всю гаму по догляду за атопічною шкірою на будь-який смак і рівень достатку.
Однак завжди варто пам'ятати, що кількість інгредієнтів в косметиці по догляду за атопічною шкірою має бути мінімальним, що становить певні труднощі в проведенні косметологічного догляду в умовах косметичного кабінету.
Проведення будь-якого косметологічного втручання доречно тільки в міжрецидивний період і з застосуванням ліній професійної косметики, призначених для чутливої шкіри.
Також необхідно пам'ятати, що чутлива атопічна шкіра характеризується підвищеною проникністю шкіри, що важливо враховувати при проведенні хімічних пілінгів - рекомендується використовувати гліколеву і молочну кислоти тільки в формі гелю з мінімальним часом експозиції й з проміжками між процедурами до 10 днів.
Також слід обмежити або виключити взагалі процедури, пов'язані з пошкодженням рогового шару епідермісу, такі як мікродермабразія, серединний пілінг і ін.
При проведенні ін'єкційних методик, що можливо тільки в міжрецидивний період, також необхідно пам'ятати, що атопічна шкіра має низький поріг больової чутливості, а також велику схильність до виникнення гематом.
Перевага надається препаратам на основі гіалуронової кислоти, як найбільш сумісної з тканинами організму. Препарати на основі колагену, пептидів, що містять білкові субстанції таким пацієнтам не показані.
Фізіотерапевтичні процедури для хворих на атопічний дерматит показані також в міжрецидивний період - лазеротерапія, світлолікування, ультрафіолетове опромінення, магнітотерапія.
Ідеальним засобом для догляду за шкірою обличчя у дорослих пацієнтів з атопічним дерматитом є серія Стоп купероз аквапоріни та деякі препарати серії Стоп купероз.
Ми рекомендуємо наступну схему догляду за гіперчутливою шкірою і шкірою з хронічними дерматозами, зокрема з атопічним дерматитом.
Щоденне вмивання нейтральним гелем Стоп купероз аквапоріни (1) 2 рази на добу вранці та ввечері. Нанести невелику кількість на шкіру, розподілити масажними рухами, змити. Вмиватися краще кип'яченою або мінеральною водою кімнатної температури.
У разі чутливості шкіри до застосування води, при несприятливих навколишніх умовах, при наявності макіяжу на обличчі, для зняття макіяжу з повік рекомендується застосування міцелярної води Стоп купероз (0). Міцелярна вода може застосовуватися перед умиванням, або після, завершуючи процес очищення шкіри.
після вмивання протерти шкіру ватним диском, змоченим ніжним тоніком Стоп купероз (2) зі зміцнюючим ефектом по масажних лініях.
Нанести щоденний мультифункціональний крем Стоп купероз аквапоріни (6) як універсальний зволожуючий засіб для чутливої шкіри та шкіри з хронічними дерматозами, рекомендується в якості денного і вечірнього догляду. При застосуванні днем в зимовий час рекомендується наносити не менш ніж за 15 хв до виходу на вулицю і за 10 хвилин до нанесення макіяжу
Інтенсивний крем SOS (4) рекомендується наносити в вечірній час курсом не менше 10 днів з лікувальною і профілактичною метою або після впливу несприятливих природних факторів - мороз, вітер, УФ промені та агресивних чинників - інвазивні косметологічні процедури, хімічні пілінги, а також при застосуванні топічних або системних ретиноїдів з метою зменшення гіперчутливості шкіри, і за потреби.
Крем SPF 30 щоденний догляд (5) - рекомендується до застосування для чутливої шкіри, з березня по жовтень в якості денного догляду, особливо для пацієнтів з атопічним дерматитом, враховуючи фоточутливість атопічної шкіри.

Переваги серії
Міцелярний гель Стоп Купероз, Міцелярна вода, спеціально розроблена для очищення чутливої шкіри, схильної до почервоніння, подразнення і куперозу. Ніжно очищає шкіру, без зайвої піни та тертя.
Завдяки інноваційному комплексу SEPITONIC M4, міцелярна серія має антиоксидантну дію і захищає шкіру від негативного впливу факторів навколишнього середовища, а наявність аквапорінів відновлює баланс вологи шкіри.
Аквапоріни - протеїни клітинних мембран, відповідальні за формування водних каналів і полегшення доступу вологи до різних тканин, в тому числі й шкірних. Дані сполуки знаходяться в мембранах клітин людини та тварин, а також виконують першорядну роль в водній системі рослин.
В першу чергу, здатність аквапорінів регулювати транспортування води в тканинах необхідно для пацієнтів з атопічною і сухою шкірою, до патогенезу яких важливу роль займає трасепітеліальна втрата вологи, яка веде в тому числі і до зниження еластичності епідермісу, зниження бар'єрних функцій шкіри.
Міцелярна вода спеціально розроблена для очищення чутливої шкіри, схильної до почервоніння, подразнення і куперозу. Ніжно очищає шкіру, не пошкоджуючи її захисний бар'єр, залишаючи відчуття свіжості та зволоженості. Підходить для демакіяжу обличчя, очей і губ. Містить всі активні інгредієнти серії Стоп купероз аквапоріни.
Щоденний крем SPF30 Стоп Купероз / Stop Cuperoz® - крем, який містить натуральний, активно діючий швейцарський комплекс і не містить парабенів.
Активні компоненти щоденного крему SPF30 Стоп Купероз / Stop Cuperoz®:
Запатентований комплекс Ocaline® поєднує в собі цілющу дію багату мінералами морської води з природного джерела, а також кукурбітин (Cucurbitine) - оригінальна молекула, отримана з насіння гарбуза Cucurbita peppo, має протиалергічну дію, знімає подразнення. Ці активні інгредієнти мають синергетичну дію, заспокоюючи та пом'якшуючи чутливу шкіру.
CM-Naringenin-Chalcone - біологічно активний флавоноїд (присутній в шкірці грейпфрута, апельсина), який зменшує експресію прозапальних цитокінів в кератиноцитах, має протизапальний, антиалергічний ефект.

Висновки
Застосування серії Стоп купероз є патогенетично обгрунтованим, безпечним і доступним, зручним у використанні та може бути рекомендований для щоденного догляду за шкірою пацієнтів з хронічними дерматозами, зокрема з атопічним дерматитом і сухістю шкіри, які супроводжуються підвищеною чутливістю шкіри, що дозволить прискорити еволюцію клінічних проявів хвороби та забезпечити комфорт, що своєю чергою дозволить поліпшити якість життя хворих.